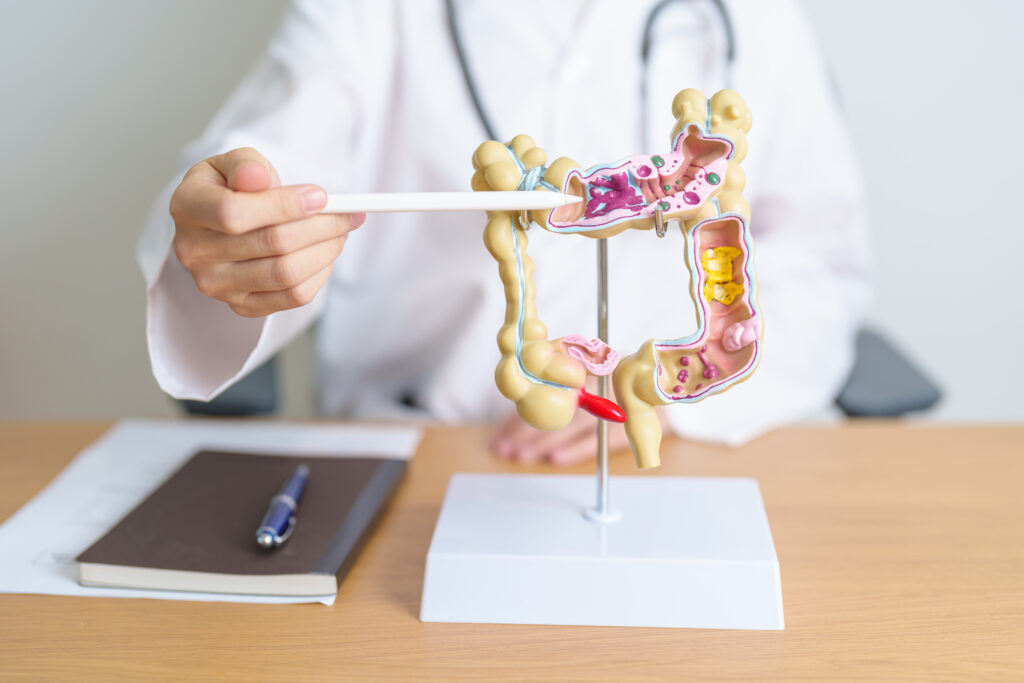
É comum pensarmos no intestino apenas como um órgão de digestão, absorção e avaliação. No entanto, nos últimos anos, a ciência vem revelando algo ainda mais fascinante: o intestino é uma verdadeira linha de defesa do corpo. Ele possui uma estrutura complexa e altamente especializada chamada barreira intestinal, que atua como um filtro inteligente, permitindo a passagem de nutrientes e água, ao mesmo tempo em que impede a entrada de microrganismos, toxinas e outras substâncias nocivas.
Essa barreira é composta por diferentes camadas de proteção: o muco intestinal, as células epiteliais unidas por junções estreitas (tight junctions), o sistema imunológico da mucosa e a microbiota intestinal.
Quando tudo está funcionando bem, a estrutura mantém o equilíbrio entre o que entra e o que deve ser bloqueado. Porém, quando está comprometida, inicia-se um processo de disfunção conhecido como quebra da barreira intestinal ou “intestino permeável”.
Vamos entender mais sobre essa condição? Continue lendo e confira as explicações que preparei.
O que acontece quando a barreira intestinal é danificada?
Quando a barreira intestinal perde sua integridade, toxinas, bactérias, fragmentos alimentares e outras substâncias, que normalmente ficariam restritas ao interior do intestino, começam a atravessar a parede e alcançar a corrente sanguínea.
O corpo, ao perceber a presença desses elementos “estranhos”, responde com inflamação, que pode ser localizada ou se espalhar, afetando diferentes órgãos e sistemas.
Esse estado inflamatório crônico, mesmo que de baixo grau, está associado ao surgimento de diversas doenças, algumas delas bem conhecidas da prática coloproctológica, como as doenças funcionais do trato gastrointestinal e síndrome do intestino irritável, disbiose intestinal, as intolerâncias alimentares e até mesmo as doenças inflamatórias intestinais, como a retocolite ulcerativa e a doença de Crohn.
Quais doenças estão associadas ao intestino permeável?
A quebra da barreira intestinal tem sido associada a uma variedade crescente de condições clínicas. Além das doenças intestinais inflamatórias e outras condições relacionadas ao trato digeativo, estudos vêm apontando relações com:
- Doenças autoimunes, como artrite reumatoide, lúpus e tireoidites;
- Doenças metabólicas, como obesidade, diabetes tipo 2, dislipidemia;
- Doenças hepáticas, como a esteatose hepática;
- Doenças neurológicas e psiquiátricas, como depressão, distúrbios do sono, transtornos do espectro autista e Alzheimer.
- Doenças dermatológicas, como psoríase, rosácea;
- Doenças infecciosas oportunistas, como candidíase vaginal, infecções urinárias, infecções de vias aéreas.
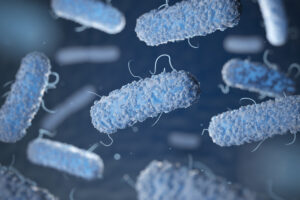
Esse fenômeno é explicado pela endotoxemia metabólica, um processo em que fragmentos bacterianos, como o LPS (lipopolissacarídeo), passam para a corrente sanguínea e estimulam o sistema imunológico, gerando inflamação sistêmica.
Quais os sintomas de um intestino com a barreira comprometida?
Na prática clínica, muitos pacientes relatam sintomas inespecíficos, como:
- Distensão abdominal;
- Produção aumentada de gases;
- Alterações no hábito intestinal (diarreia ou constipação);
- Intolerâncias alimentares;
- Fadiga persistente, indisposicao e sensação de “mente cansada” (Brainfog)
Essas queixas, muitas vezes tratadas de forma isolada, podem ser pistas importantes de uma disfunção intestinal mais profunda.
Ao olhar com atenção para esses sinais, o profissional de saúde pode investigar causas que vão além do óbvio, além de associá-los a disfunções também de outros órgãos e sistemas do corpo.
O que causa a quebra da barreira intestinal?
Diversos fatores podem desencadear ou agravar o aumento da permeabilidade intestinal. Os principais são:
- Alimentação desequilibrada: dietas pobres em fibras e ricas em alimentos ultraprocessados comprometem a microbiota e a produção do muco protetor;
- Uso frequente de medicamentos, como antibióticos, anti-inflamatórios e inibidores de bomba de prótons;
- Consumo excessivo de álcool;
- Estresse crônico e privação de sono, que alteram o eixo intestino-cérebro e desregulam o equilíbrio da microbiota;
- Disbiose intestinal, com redução de bactérias benéficas que produzem substâncias protetoras como o butirato, em detrimento de crescimento de bactérias “ruins”, que fermentam mais e produzem metabolitos tóxicos.
- Sedentarismo, pois a falta de exercícios físicos regulares também aumenta o crescimento de bactérias ruins, levando a disbiose intestinal e suas consequências.
Como é feito o diagnóstico do intestino permeável?
O diagnóstico da permeabilidade intestinal aumentada ainda é um desafio na medicina. Não há um exame único e amplamente disponível para confirmar a condição, mas existem alguns métodos utilizados em contextos clínicos e de pesquisa.
A primeira é a dosagem de zonulina, uma proteína envolvida na regulação das junções celulares. Também existem testes que avaliam a absorção de açúcares como lactose e frutose sanguíneos e respiratórios), pesquisa de intolerância ao glúten, dosagem de indicam urinário relacionado ao metabolismo do triptofano/ serotonina ;
É possível ainda fazer a avaliação da saúde intestinal através de exames de fezes simples (coprológico funcional, calprotectina fecal, elastase pancreática), ou mais detalhados como Copromax e GI MAP, que avaliam de forma mais minúsculas e detalhada o processo digestivo e a saúde intestinal.
Em casos específicos, biópsias da mucosa intestinal do duodeno podem ser úteis, especialmente quando há outras doenças em investigação.
Por isso, o diagnóstico é clínico, baseado em uma boa e detalhada anamnese clinica, avaliando os sintomas, buscando informações adicionais e complementando com os exames necessários.
E é claro, a importância do exame de colonoscopia nos pacientes acima de 45 anos, principalmente com objetivo de prevenção do câncer de intestino, ou pacientes mais jovens, de acordo com a história clínica, sintomas e histórico familiar.
Como tratar a quebra da barreira intestinal?
O tratamento do intestino permeável deve ser multifatorial e individualizado, com foco na reconstrução da barreira de proteção, controle da inflamação e restauração da microbiota intestinal. Entre as principais estratégias, destacam-se:
- Alimentação anti-inflamatória, rica em fibras, vegetais, frutas, oleaginosas e alimentos fermentados;
- Uso de probióticos, escolhidos conforme o perfil do paciente e seus sintomas e no momento certo;
- Suplementação com glutamina, zinco, vitamina D, Coenzima Q10, Omega 3, NAC, magnésio, butirato, quando indicados e de forma individualiza.
- Redução do estresse, com técnicas como meditação, psicoterapia e melhora da qualidade do sono;
- Estabelecer rotina regular de exercícios físicos diários;
- Revisão do uso de medicamentos, especialmente os que afetam diretamente a mucosa intestinal.
Essas medidas, combinadas, promovem um ambiente mais saudável para o intestino e ajudam a restaurar sua função de defesa.
Qual o papel do médico coloproctologista no diagnóstico e tratamento da quebra da barreira intestinal?
A coloproctologia associada aos conhecimentos funcionais integrativos, permite com que observemos de perto os reflexos da saúde intestinal ou da sua perda, não só nos órgãos do aparelho digestivo, mas nos demais órgãos do corpo. Ao compreender o impacto da quebra da barreira intestinal, podemos oferecer um olhar mais amplo e integrativo aos pacientes, otimizando o tratamento.
Muitos casos de constipação crônica, fissuras, colites de repetição ou queixas funcionais intestinais têm, na base, algum grau de disfunção de barreira. Identificar esses padrões e orientar mudanças de estilo de vida, alimentação e suplementação pode melhorar não só os sintomas gastrointestinais, mas também a qualidade de vida geral do paciente.
Portanto, se você está com algum sinal de alerta, como os que citei anteriormente, não espere para buscar ajuda médica. Clique aqui e entre em contato para agendar um atendimento.


 por
por